結核菌の薬剤感受性試験法と都内患者由来株における耐性化の状況(第26巻、12号)
2005年12月
第二次世界大戦後、順調に低下してきたわが国の結核羅患率は1980年代に入って減少率が鈍化し、1997年度以降の統計では前年度に比較してわずかながら増加を示す年もあった。また院内感染を含む集団感染事例の報告もあいつぎ、結核が決して過去の病気ではないことが明らかとなった。
戦前にほぼ不治の病に近かった結核も、戦後、ストレプトマイシンをはじめとする有効な抗結核薬の開発によって、化学療法が各段に進化し、治療しうる疾病となった。現在、臨床の現場では、イソニアジド(INH)、リファンピシン(RFP)を主軸としてストレプトマイシン(SM)、あるいはエタンブトール(EMB)を加え、さらにピラジナミド(PZA)を加えた多剤併用療法によって、早期に排菌を陰性化させるとともに、耐性菌の出現を防止する治療法が実施されている。しかしながら、不規則な薬剤の提供や、不適切な処方などによる単剤治療は薬剤感受性菌の発育は抑えることができても、耐性菌の増殖を許すことになり、治療が非常に難しくなる。治療脱落なども耐性菌増加の要因となる。結核療法研究協議会の1997年の報告によれば、未治療の患者由来株の場合、主要4種薬剤(INH、RFP、SM、EMB)のいずれかに耐性を示す株は10.3%であるが、治療例由来株では42.4%と約4倍に増加し、複数の薬剤に耐性の株は、未治療例では全耐性株中の25%であるが、既治療例では64%に増加している。これらのことから、薬剤耐性結核菌の蔓延を未然に防ぐためには、菌の薬剤感受性を的確に把握し、治療を行うことが重要と考えられる。
現在採用されている結核菌の薬剤感受性試験は世界各国で用いる培地、加える薬剤濃度、判定方法などが異なっている。日本では、1997年6月に日本結核病学会の薬剤耐性検査検討委員会から、新しい検査法が提案され、日本結核病学会の承認が得られた試験法が実施されている。現在、標準法として、1%小川培地を用いる比率法、あるいは小川培地を用いる簡便法として、ビットスペクトルSR法、ウエルパック法、また、液体培地を用いる方法としてMGIT法、BACTEC法、そしてMIC値の測定できるブロスミック法などが用いられている。それぞれ一長一短があり、当研究室においては、検査精度を向上させるため、数種の異なる検査法を組み合わせて検査を行っている。
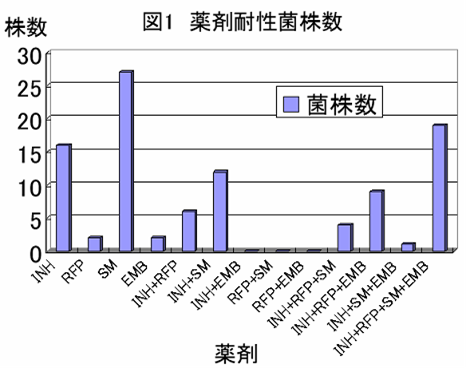
平成12年度より現在までに、都内で分離された結核菌のうち、主要4薬剤のいずれかに耐性を示した98株を当研究室で検査した。その耐性状況を、図1に示した。これらの患者由来株は、初回治療例と既治療例からの分離株であるが、単剤耐性株や、WHOが多剤耐性結核と定義しているINHとRFPの両薬剤に耐性を示す株を含む、複数の薬剤に耐性の株などさまざまなパターンを示した。単剤耐性では、SM耐性が一番多く27株、次いでINH耐性16株で、RFP耐性株、EMB耐性株はそれぞれ2株であった。複数の薬剤に耐性を示す株ではINHと他の薬剤との組み合わせのものが最も多く51株で、その中でINH、RFP両剤に耐性の株は38株あった。結核の予防内服に常用されているINHの耐性株は単剤耐性と複数薬剤耐性を合わせると67株(67.4%)もあり、IHNを予防内服として用いる場合には十分に注意すべきであろう。
主要4薬剤すべてに耐性の株は19株あり、そのうち7株がニューキノロン系の抗菌薬であるレボフロキサシン、シプロフロキサシン、スパフロキサシンにも耐性であった。これは主要4薬剤すべてに耐性化したため、治療薬をニューキノロン系の薬剤に変更した結果、これらの薬剤にも耐性を獲得したものと考えられる。一方、INH耐性の菌に感染している患者から分離された菌株で、一見するとINH耐性が感受性に変化した例があった。通常、感受性菌が薬剤による治療で、耐性を獲得することはあるが、逆に耐性菌が感受性に変化することは考えにくい。この例は、治療の過程で結核菌が減少し、非結核菌性抗酸菌がしだいに増殖した事例で、その非結核性抗酸菌がINHに感受性であったため、感受性と判定されたと推察された。結核の治療の過程で、結核菌は死滅するが、非結核性抗酸菌や他の雑菌が増殖してくることは、ときどき見られることで、菌の同定も含めて、注意が必要である。
検査法の問題点として、臨床検査室で使われる頻度の高いマイクロタイター法(ビットスペクトルSR法など)と液体培地法で、ときとして検査結果に不一致が見られることが
ある。とくにEMBやSMで、液体培地法では感受性なのに、マイクロタイター法では耐性と判定されることがある。これは、マイクロタイター法は培地量が少ないので、接種する菌量が過剰であると、感受性でも菌が増殖して、耐性と判定されるためと考えられる。このように、薬剤感受性試験で正確な結果を得るには、接種する菌量を厳密に調製する必要があるため、抗酸菌検査の中で最も精度管理が難しい検査である。
結核菌の薬剤感受性試験は、現在の培養法では1週間から、方法によっては1ヶ月かかり、この点が治療上の大きなネックになっている。早急な治療のためには、迅速な検査結果が求められる。最近、結核菌の薬剤感受性と、ゲノム上の遺伝子変異の相関に関する報告があいついでおり、遺伝子の変異から薬剤感受性情報を読み取る試みが始まっている。遺伝子変異と耐性化に相関性の高いRFPについては、すでに検査キットが開発され、市販されている。遺伝子変異に基づく検査は、迅速性があり、結果も客観的である。今後、遺伝子技術を応用したより簡便な検査法の開発が望まれる。