広範囲薬剤耐性結核菌(XDR-TB)について(第27巻、11号)
2006年11月
結核は、依然として世界的にも国内的にも最も重要な感染症の一つである。結核はストレプトマイシン(SM)、イソニアジド(INH)やリファンピシン(RFP)といった有効な結核治療薬の開発により、順調に減少してきた。ところが、1980年代より、世界各地で結核治療の第一選択薬として使用されるINH、RFPを含む2薬剤以上に耐性を示す多剤耐性結核菌(Multi Drug-resistant TB; MDR-TB)が出現し、その対策として、DOTS(直接服薬確認療法)がとられてきた。しかしながら、近年、MDR-TBで、第二選択薬であるカナマイシン(KM)や、キノロン系薬剤にも耐性を示す広範囲薬剤耐性結核菌(Extensively Drug-resistant TB; XDR-TB)、あるいは超多剤耐性結核菌と呼ばれる菌群が出現し、世界的な関心事となってきた。2006年10月、WHOはこの問題について専門家会議を開催し、XDR-TBを(1)MDR-TBで、(2)フルオロキノロン(FQ)に耐性、(3)かつアミカシン(AMK)、カプレオマイシン(CM)、KMといった注射可能な薬剤の一種以上にも薬剤耐性をもつ結核菌と定義した。ここでは、米国疾病対策センター(CDC)と世界保健機関(WHO)による、2000年から2004年の、6大陸、25施設における17,690株の結核菌の調査結果(Morbidity and Mortality Weekly Report 3月24日号)をもとに、XDR-TBの現状について紹介する。MDR-TBは3,520株で全体の20%を占めており、XDR-TBはそのうち9.6%にあたる347株であり、全体の2%にのぼることが判明した(表)。年次別には顕著ではないが、2000年と2004年の比較では、XDR-TBは増加傾向にあると指摘されている。また、大陸別では東欧/西アジアと韓国でXDR-TBの占める割合が他と比べて高いといえるが、地理的特徴は見出せないのが現状である。
XDR-TBの出現は、MDR-TBと同様に単剤による治療や治療中断などの不適切な薬剤の使用が原因である。MDR-TB以上に治療が困難であり、患者はより長期の入院を余儀なくされ、さらには、致死率も高まる。また、米国の調査結果によると、1993年〜2002年の調査で、XDR-TB感染者はMDR-TB感染者に比べ、治療中に死亡する確率が1.6倍になるとされる。南アフリカ共和国では、XDR-TBに感染した患者53名中52名が、発病後約25日以内に死亡した。53名のうち、HIV 検査を受けた44名がHIVと二重感染している患者であった。この事例のように、免疫力の低下が著しいHIV感染者では、さらに深刻で、薬剤感受性が確認される前に死亡する可能性があり、HIV/エイズの蔓延している地域でのXDR-TBの感染拡大は、破滅的な結果をもたらすおそれがあると警告している。
日本では、FQの保険適用が認められていないことやCMが製造中止されていることなどから、WHOの定義をそのままあてはめることは正確さに欠けるが、結核研究所による調査において、全国で分離された3,100人あまりの患者由来の株から、17人(0.5%)の患者株がXDR-TBであることが判明した。当センターにおいても、過去に搬入された菌株のなかにXDR-TBが2株あり、一株はINH、RFP、SM、エタンブトール(EB)の第一選択薬4剤に耐性で、FQ耐性かつKM、 エチオナミド(TH)、パラアミノサリチル酸(PAS)、エンビオマイシン(EVM)の5剤にも耐性であった。もう一株は、INH、RFP、SM、EBの4剤に耐性で、かつKM、TH、PAS、FQの4剤にも耐性であった。
耐性菌を生み出さないためには、不適切な薬剤の使用や、治療中断を防止すると共に、耐性菌に感染した患者に徹底した治療を行うことが重要である。そのためには耐性菌出現の監視体制の強化が不可欠である。
2000年から2004年にかけて世界で分離された多剤耐性結核菌及び広範囲薬剤耐性結核菌株数と比率
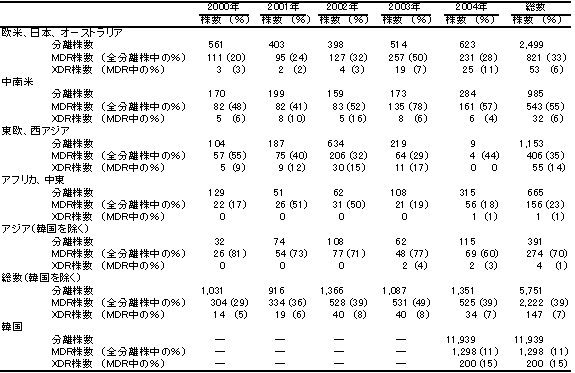
Morbidity and Mortality Weekly Report 3月24日号より転載
